Atopijski dermatitis
Atopijski dermatitis (AD) je česta, kronično recidivirajuća upalna bolest kože praćena kliničkom slikom ovisnom o dobi bolesnika, suhom kožom i svrbežom. Klinička slika se može mijenjati od blagih do srednje teških i teških oblika bolesti, a bolest može imati značajan utjecaj na kvalitetu života oboljele osobe i njegove obitelji te predstavljati značajan teret za pojedinca i zdravstveni sustav. Prevalencija AD-a je od 15 do 30% u djece i 2% do 10% u odraslih osoba. Tipičan početak bolesti je između drugog i šestog mjeseca života, iako se može pojaviti u bilo kojoj dobi. Važno je napomenuti da, iako se simptomi AD-a kod mnoge djece povuku do sedme godine života, kod 30% djece bolest se nastavlja u odrasloj dobi.
Etiopatogeneza atopijskog dermatitisa
Etiopatogeneza bolesti je kompleksna i još nije u potpunosti razjašnjena. Bolest se razvija kao rezultati nasljedne predispozicije i okolišnih čimbenika. Ključne komponente u patogenezi uključuju oštećenu funkciju epidermalne barijere, promijenjen imunološki odgovor i promjenu u mikrobiomu kože. Od velike je važnosti i utjecaj psihosomatskih čimbenika, odnosno stresa u patogenezi AD-a.
Klinička slika atopijskog dermatitisa
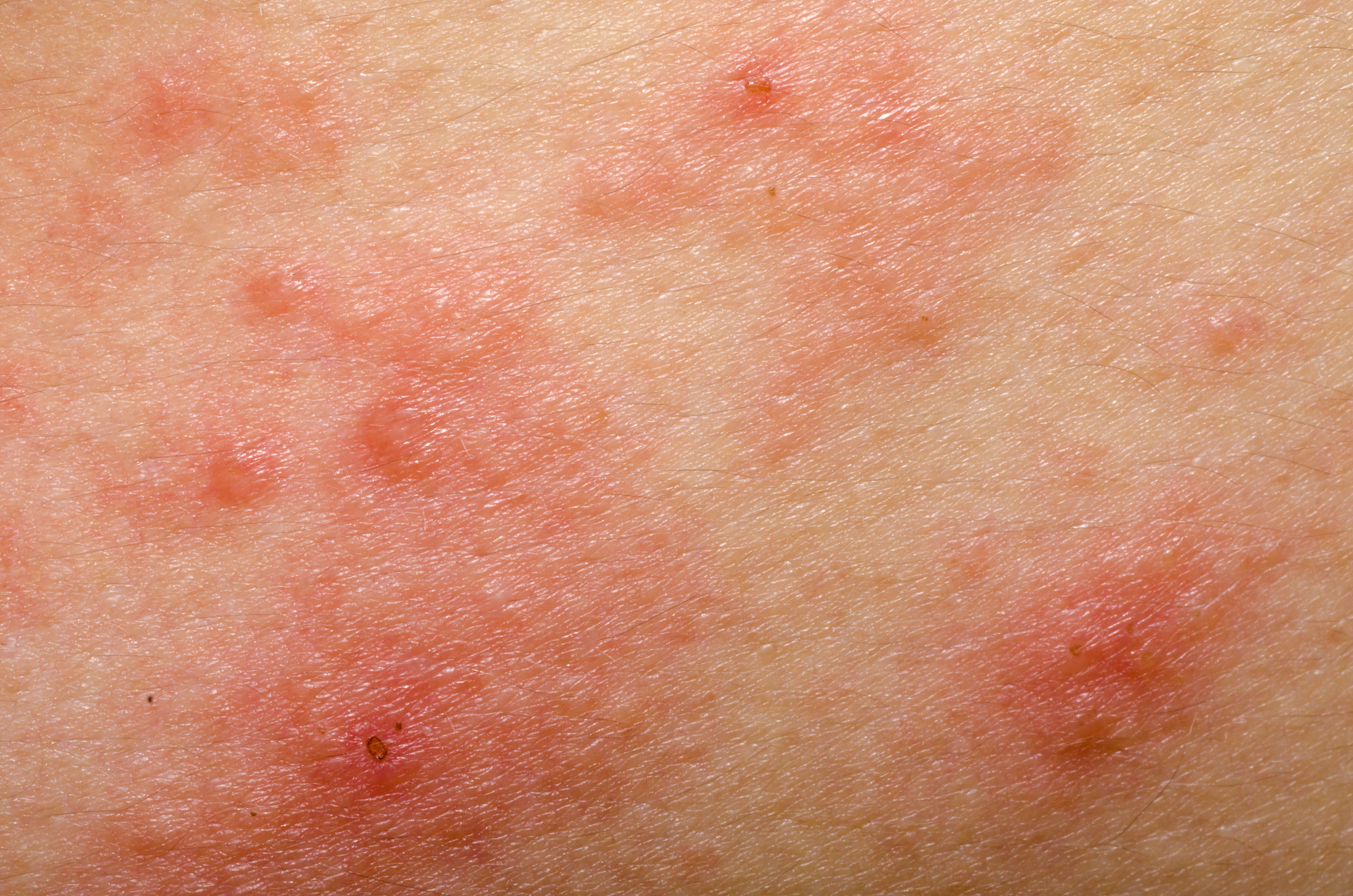
Klinička slika se razlikuje u dojenčadi, starije djece, adolescenata i odraslih bolesnika. Na koži dominira suhoća, ekcem (eritematozne makule, papule, papulovezikule, vlaženje, ekskorijacije, lihenifikacije) i svrbež. Svrbež je često toliko intenzivan da remeti san i svakodnevno funkcioniranje.
Infantilna faza AD-a (0 – 2 godina)
- Zahvaćena je koža obraza, vlasišta, vrata, trupa i ekstenzorne strane ruku i nogu, dorzuma šaka i stopala. Obično je pošteđena pelenska i perioralna regija.
- Na zahvaćenim regijama razvijaju se eritematozne makule uz papulovezikule ili kraste odnosno infiltrirani plakovi uz vlaženje i formiranje krasta.
- Često je izraženo vlaženje promjena (eksudativni, akutni oblik bolesti).
Faza djetinjstva (2 – 12 godina)
- Zahvaćena je tipično koža na pregibima velikih zglobova (lakova, zapešća, koljena i skočnih zglobova).
- Na mjestima kroničnog zahvaćanja, intenzivan svrbež dovodi do stalnog češanja i trljanja što dovodi do zadebljanja kože, odnosno lihenifikacije.
Adolescentna faza (12 – 18 godina) i odrasla dob
- Perzistiraju promjene u pregibnim regijama uz promjene na očnim kapcima, šakama, stopalima.
- Prisutan je intenzivan svrbež, ekskorijacije, lihenifikacija uz razvoj hiperpigmentacija i hipopigmentacija.
Komplikacije i komorbiditeti atopijskog dermatitisa
Srednje teški i teški oblik AD-a često je udružen s brojnim komplikacijama i komorbiditetima. AD je često udružen s drugim bolestima iz skupine atopijskih bolesti uključivo astma, alergijski rinitis, alergije na hranu i eozinofilni ezofagitis kao i s ne-atopijskim bolestima kao što su alergijski kontaktni dermatitis, mentalni komorbiditeti, autoimune i kardiovaskularne bolesti. U oboljelih je povećana učestalost i intenzitet različitih virusnih, gljivičnih i bakterijskih infekcija kože. Stafilokoki često izazivaju impetiginizaciju promjena, vlaženje i žućkaste kraste. Posebice teška može biti infekcija kože uzrokovana virusom herpes simplex (eczema herpeticum) te infekcije virusom moluscum contagiosum (eczema molluscatum).
Dijagnoza atopijskog dermatitisa
- Dijagnoza AD-a se postavlja na temelju anamneze i kliničke slike, a prema standardiziranim kriterijima za postavljanje dijagnoze AD-a. Najčešće korišteni kriteriji su Hanifin i Rajka kriteriji, Millenium kriteriji i kriteriji Američke akademije za dermatologiju.

- Težina AD-a (blagi, srednje teški i teški oblik bolesti) se procjenjuje uz pomoću standardiziranih instrumenata za procjenu težine bolesti, a najčešće korišteni instrumenti za procjenu težine bolesti su SCORing Atopic Dermatitis (SCORAD) i Eczema Area and Severity Index (EASI).
- Za mjerenje utjecaja AD-a na kvalitetu života oboljelih i članova obitelji na raspolaganju su različiti dermatološki instrumenti. Najčešće korišteni instrumenti u odrasloj dobi su Indeks kvalitete života dermatoloških bolesnika (DLQI, od engl. Dermatology Life Quality Index), a u djece i adolescenata Dječji dermatološki indeks kvalitete života (CDLQI, od engl. Children’s Dermatology Life Quality Index). Najčešće korišten instrument za procjenu utjecaja bolesti na obiteljsku kvalitetu života je Obiteljski indeks kvalitete života (FDLQI, od engl. Family Dermatology Life Quality Index). Sva tri upitnika su uz odobrenje autora službeno prevedena na hrvatski jezik i nalaze se na službenoj stranici Cardiff University.
Liječenje atopijskog dermatitisa
Liječenje AD-a obuhvaća opće mjere, lokalno farmakološko liječenje, fototerapiju, sustavno farmakološko liječenje te ostale oblike liječenja.
Opće mjere uključuju:
- Identifikaciju i eliminaciju provocirajućih čimbenika poput detergenata, sapuna, vunene, sintetičke odjeće i slično. Ukoliko je AD udružen s alergijom na nutritivne, inhalatorne i/ili kontaktne alergene te kontakt sa spomenutim alergenima izaziva pogoršanje promjena na koži, potrebno je iste isključiti iz kontakta.
- Edukacija oboljelih i članova obitelji o AD-u, razlozima nastanka, terapiji i ostalo. Strukturirani edukacijski programi provode se kroz Škole atopije.
- Čišćenje kože uključuje pranje, kupanje ili tuširanje, kratko (do pet minuta), u vodi temperature 27 do 30°C, uz korištenje uljnih kupki ili sindeta bogatih uljima kako bi se izbjegla dehidracija kože. Preporuča se korištenje sredstava koji ne sadrže sapune (sintetski deterdženti-sindeti) koji su blago kiselog pH (pH 4-6), hipoalergeni i bez mirisa što ih čini tolerantnijima za kožu bolesnika s AD-om.
- Redovitu primjenu emolijensa, lokalnih pripravaka koji smanjuju suhoću kože i pretjerani gubitak vode iz kože. Nove generacije medicinskih emolijensa sadrže i aktivnu, ne medicinsku tvar te mogu imati i protuupalno djelovanje. Izbor emolijensa je individualan, a bitno je da bude siguran, djelotvoran, financijski prihvatljiv te hipoalergen, odnosno bez aditiva, mirisa i parfema. Emolijense je potrebno primjenjivati više puta tijekom dana, obavezno odmah nakon pranja i laganog brisanja ručnikom.
Lokalno farmakološko liječenje
U razdobljima pogoršanja dermatitisa primjenjuju se lokalna protuupalna terapije, najčešće, lokalni kortikosteroidi i lokalni inhibitori kalicneurina. Glavna im je uloga smirivanje upale u koži, a kako bi učinak bio zadovoljavajući nužno je da imaju dovoljnu jakost djelovanja, da su primijenjeni u odgovarajućoj dozi i na ispravan način. Preporuka je nanositi ih na ovlaženu kožu pa je tako istovremena uporaba emolijensa neizbježna.
Dva su načina primjene lokalne protuupalne terapije:
- Reaktivni način primjene lokalne protuupalne terapije – protuupalna lokalna terapija se primjenjuje samo na promjene na koži dok se upala ne smiri.
- Proaktivni način primjene lokalne protuupalne terapije – protuupalna terapija se primjenjuje dva puta tjedno na prethodno dermatitisom zahvaćena područja u kombinaciji s redovitom primjenom emolijensa.
Lokalni kortikosterodi
Lokalni kortikosteroidi su prva linija terapije u razdobljima pogoršanja dermatitisa, djeluju na poboljšanje akutnih i kroničnih kožnih manifestacija AD-a te brzo dovode do smanjivanja upale i intenziteta svrbeža. Kod teških oblika akutnih pogoršanja dermatitisa, posebno kod djece, s ciljem postizanja brzog terapijskog učinka, koristi se poseban način primjene lokalne terapije – okluzija vlažnim povojem (engl. wet-wrap therapy/WWT).
Više o lokalnoj kortikosteroidnoj terapiji možete pročitati u tekstu:
Lokalni inhibitori kalcineurina
Dva su lokalna inhibitora kalcineurina, takrolimus mast, 0.03% odobren za djecu od druge do 15-te godine i 0.1% odobren za bolesnike starije od 15 godina te pimekrolimus krema 1%. Glavna prednost lokalnih inhibitora kalcineurina je što ne izazivaju atrofiju kože tako da su pogodni za osjetljiva područja (lice, vrat, intertriginozna područja, genitalna regija) te za proaktivni način liječenja. Najčešća nuspojava ovih pripravaka je izrazito neugodan lokalni osjećaj žarenja i pečenja kože na mjestu primjene. Javlja se oko pet minuta nakon svake primjene lijeka i prolazne je naravi, ali može trajati i do jednog sata. Neugodna lokalna reakcija je sve manjeg intenziteta kako raste broj primjena te naposljetku potpuno nestaje, a može se smanjiti i prethodnom kratkotrajnom primjenom lokalnih kortikosteroida.
Fototerapija
Fototerapija se koristi u liječenju srednje teškog i teškog oblika AD-a koji slabo reagira ili ne reagira na lokalnu terapiju. Koriste se različiti oblici fototerapije, no najčešće se zbog široke dostupnosti, relativne učinkovitosti i malog rizika za razvoj nuspojava koristi UVB zračenje uskog spektra (engl. narrowband UVB (NB-UVB)). Fototerapija se obično provodi tri do pet puta tjedno kroz šest do 12 tjedana.
Sustavno farmakološko liječenje
U bolesnika kod kojih optimalna primjena lokalnih protuupalnih lijekova i/ili fototerapija ne uspijeva kontrolirati AD, a jasno je vidljiv utjecaj bolesti na kvalitetu života oboljele osobe indicirano je liječenje sustavnim imunosupresivima (ciklosporin, metotreksat, azatioprin, mikofenolat mofetil). Sustavni kortikosteroidi su indicirani samo za kratkotrajnu uporabu (do tjedan dana) kod akutnog pogoršanja srednje teških i teških oblika AD-a.
Ukoliko bolesnik nema odgovarajućeg odgovora i/ili ima nuspojave na jedan sustavni imunosupresivni lijek ili ukoliko po ukidanju sustavnog imunosupresivnog lijeka nastupi pogoršanje dermatitisa, indicirano je liječenje biološkom terapijom ili terapijom JAK inhibitornima.
Biološka terapija djeluje specifično na ciljne upalne stanice i/ili medijatore (smanjuju upalu moduliranjem broja, aktivacijom i funkcijom imunoloških stanica ili djelovanjem citokina ili antitijela koja su specifična za AD).
Inhibitori Janus kinaza (JAK) su male molekule koje imaju značajan utjecaj na patofiziologiju upalnih bolesti, uključujući i AD. Ciljano inhibiraju nekoliko putova upalnih procesa odjednom i na taj način poboljšavaju znakove i simptome bolesti.
Liječenje biološkom terapijom i JAK inhibitorima odobrava Bolničko povjerenstvo za lijekove.
Ostalo
Ostali oblici liječenja AD-a uključuju lokalnu i sustavnu antimikrobnu terapiju u razdobljima infekcija, imunoterapiju, psihoterapijsku podršku, dodatne i alternativne metode liječenja.
- Ljubojević Hadžavdić S, Pustišek N. Atopijski dermatitis. Zagreb: Medicinska naknada; 2019.
- Ljubojević Hadžavdić S, Pustišek N, Lugović Mihić L, Ožanić Bulić S, Puizina-Ivić N, Peternel i sur. Smjernice za liječenje atopijskog dermatitisa. Liječ Vjesnik 2022;144:279:94.
- Ahn K, Kim BE, Kim J, Leung DYM. Recent advances in atopic dermatitis. Curr Opin Immunol 2020;66:14-21.
- Silverberg J. Comorbidities and the impact of atopic dermatitis. Ann Allergy Asthma Immunol 2019;123;144-51.
- Wollenberg A, Barbarot S, Bieber T, Christen-Zaech S, Deleuran M, Fink-Wagner i sur. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol Venereol. 2018;32(5):657-82.
- Wollenberg A, Barbarot S, Bieber T, Christen-Zaech S, Deleuran M, Fink-Wagner A i sur. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part II. J Eur Acad Dermatol Venereol. 2018;32(6):850-78. • Wollenberg A, Christen-Zach E. Taieb A, Paul C,Thyssen JP, de Bruin-Weller M, i sur.
- Wollenberg A, Christen-Zach E. Taieb A, Paul C,Thyssen JP, de Bruin-Weller M, i sur. ETFAD/EADV Eczema task force 2020 position paper of diagnosis and treatment of atopic dermatitis in adults and children. J Eur Acad Dermatol Venereol. 2020, 34, 2717-44.




Komentiranje je dozvoljeno samo registriranim korisnicima. Svaki korisnik koji želi komentirati članke obvezan je prethodno se upoznati s Pravilima komentiranja na belupoint.hr.