Uvod
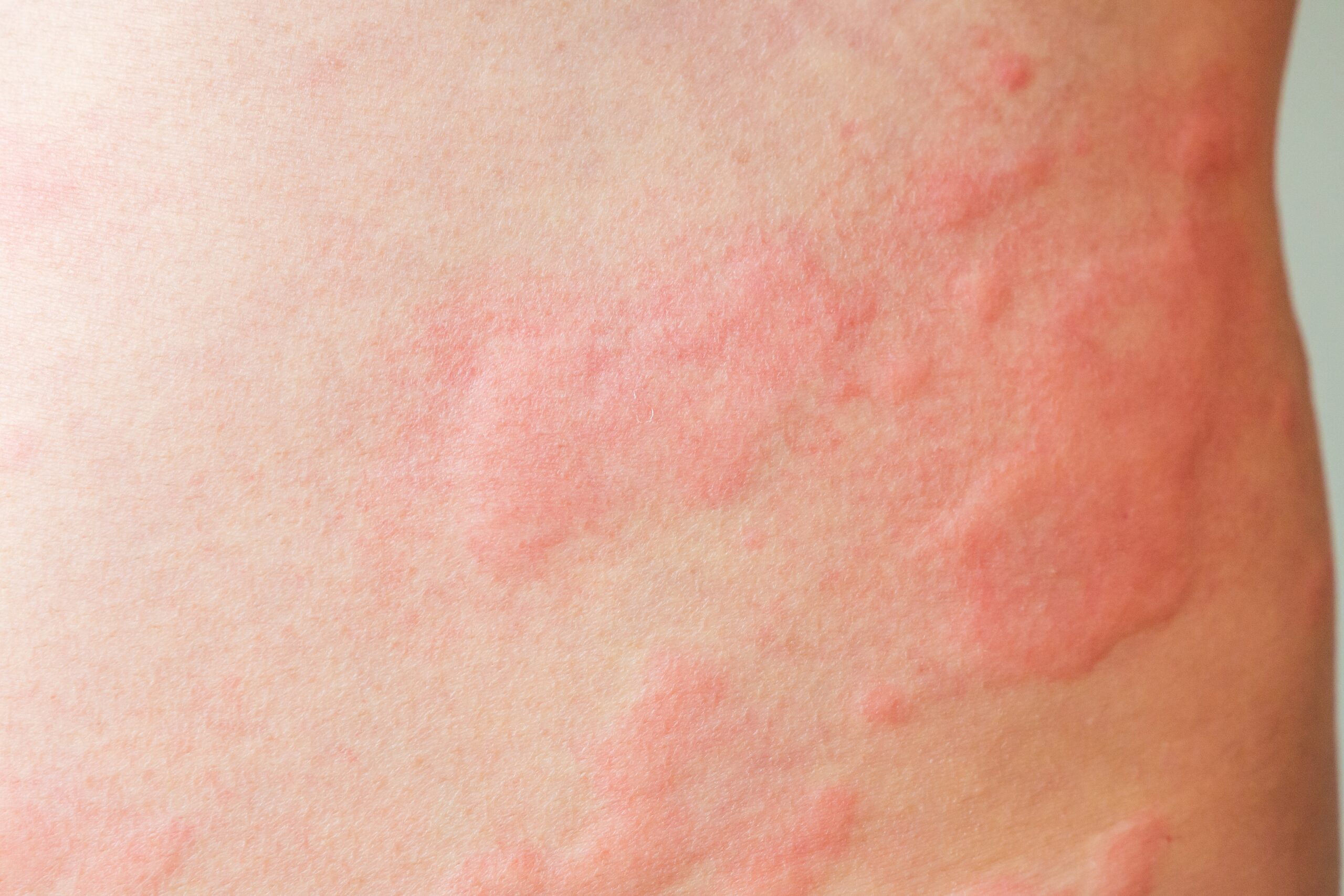
Urtikarija je upalna bolest obilježena pojavom lokaliziranih ili generaliziranih urtika i/ili angioedema. Urtike su izdignute, crvenkaste ili blijede promjene kože različite veličine i oblika, sklone nagloj pojavi i brzom povlačenju (unutar 24 sata), praćene svrbežom, a ponekad i osjećajem pečenja kože. Angioedem se očituje iznenadnom, bolnom oteklinom dubokog dermisa, subkutisa i sluznica. Iako je nedvojbeno kožna bolest, sve više znanstvenih dokaza upućuje na to da je urtikarija sustavna bolest s očitovanjem na koži. S obzirom na duljinu trajanja dijeli se na akutnu i kroničnu, dok se prema provocirajućem faktoru razlikuju inducirana urtikarija (prepoznat uzročni čimbenik) i spontana urtikarija (nije poznat specifični uzročni čimbenik ili je bolest autoimune podloge).
Kronična spontana urtikarija (KSU) obilježena je spontanim, svakodnevnim ili gotovo svakodnevnim izbijanjem urtika i/ili angioedema u trajanju duljem od šest tjedana. U oko 40 % slučajeva kroničnoj urtikariji pridružen je angioedem. Prevalencija KSU-a posljednjih je godina u porastu i kreće se između 1 % i 2 %, s prevalencijom od oko 1,3 % kod žena i oko 0,8 % kod muškaraca. Najčešće zahvaćena dobna skupina je između 20. i 40. godine života. KSU, osobito kada je praćena angioedemom, značajno utječe na radnu sposobnost, studiranje, kvalitetu života i mentalno zdravlje bolesnika, uz češću pojavu depresije i anksioznosti te učestalo izbivanje s radnog mjesta, a predstavlja i znatan ekonomski i društveni teret. Iako tijek KSU-a može biti samoograničavajući, u 10–25 % bolesnika traje dulje od pet godina.
Mehanizam nastanka
Iako mehanizmi nastanka KSU-a nisu u potpunosti razjašnjeni, posljednjih je godina postignut značajan napredak u razumijevanju njegove patofiziologije. Smatra se da je KSU imunosno posredovana upalna bolest u čijoj su patogenezi uključene različite upalne stanice i medijatori, pri čemu mastociti imaju ključnu ulogu. Određeni imunosni i neimunosni procesi dovode do njihove degranulacije, što rezultira oslobađanjem upalnih medijatora (histamina, leukotriena, prostaglandina i drugih) koji uzrokuju vazodilataciju, povećanje vaskularne propusnosti i podražaj osjetilnih živčanih završetaka, s posljedičnim nastankom svrbeža i urtika.
Prema dosadašnjim istraživanjima, čest podliježeći uzrok KSU-a su autoimuni mehanizmi aktivacije mastocita, uključujući tip I i tip II preosjetljivosti, pri čemu IgE protutijela mogu biti usmjerena na autoalergene, a IgG autoantitijela na IgE ili njegov receptor. Brojna istraživanja ukazala su i na povezanost KSU-a s drugim autoimunim bolestima, poput autoimunog tireoiditisa, sustavnog eritemskog lupusa i reumatoidnog artritisa.
Uz autoimunost i autoalergiju, aktivacija mastocita može uključivati dodatne mehanizme, kao što su aktivacija sustava koagulacije i komplementa, aktivacija signalnih puteva poput Brutonove tirozin-kinaze i Janus-kinaza, kao i neurogena upala. U patogenezi sudjeluju i druge stanice, uključujući eozinofile, endotelne stanice, bazofile, B i T limfocite te monocite. Novija istraživanja pokazuju da promjene u sastavu crijevne mikrobiote i njezinih metabolita mogu imati ulogu u razvoju KSU-a poticanjem proupalnih mehanizama odgovornih za aktivaciju mastocita i povećani teret simptoma.
Utvrđeno je i da bolesnici s KSU-om imaju smanjen broj i funkciju regulatornih T-stanica, koje inače suprimiraju upalne odgovore posredovane Th2 stanicama odgovornima za aktivaciju mastocita i proizvodnju IgE protutijela putem interleukina IL-4, IL-5 i IL-13.
Dijagnoza
Prema međunarodnim EAACI/GA2LEN/EuroGuiDerm/APAAACI smjernicama, dijagnostički algoritam za KSU uključuje sveobuhvatnu anamnezu, fizikalni pregled, osnovne laboratorijske pretrage, odnosno kompletnu krvnu sliku, C-reaktivni protein i/ili sedimentaciju eritrocita, ukupni IgE te IgG protutijela na tireoidnu peroksidazu. Nadalje, uključuje se procjena aktivnosti bolesti pomoću UAS7 (zlatni standard za praćenje aktivnosti urtikarije), procjena utjecaja na kvalitetu života pomoću upitnika CU-Q2oL te procjena kontrole bolesti primjenom testa kontrole urtikarije (UCT) kod bolesnika s urtikarijom sa ili bez angioedema.
Liječenje
S obzirom na nedovoljno razjašnjenu etiopatogenezu, liječenje KSU-a usmjereno je ponajprije na kontrolu simptoma, što je često nedostatno uspješno te, uz dugotrajan tijek bolesti, dodatno narušava kvalitetu života bolesnika.
Terapiju prve linije čine H1-antihistaminici druge generacije, pri čemu inicijalni pristup uključuje standardne doze, uz mogućnost povećanja doze do četiri puta u slučaju perzistencije simptoma nakon dva do četiri tjedna liječenja. Ako antihistaminici ne osiguravaju adekvatnu kontrolu bolesti, uvodi se biološka terapija usmjerena na IgE. U refraktornim slučajevima treća linija liječenja uključuje primjenu imunosupresivne terapije uz strogi nadzor zbog mogućih nuspojava, uključujući arterijsku hipertenziju i nefrotoksičnost.
Nove ciljane terapije redefiniraju smjernice za liječenje KSU-a u razdoblju 2025./2026. godine, s ciljem postizanja potpune kontrole simptoma, definirane rezultatom UAS7 jednakim nuli. Poseban naglasak stavlja se na raniju eskalaciju terapije kod bolesnika s neadekvatnim odgovorom na standardno liječenje, kako bi se izbjegla dugotrajna i neučinkovita primjena antihistaminika.
Unatoč terapijskom napretku, značajan dio bolesnika ostaje nedovoljno kontroliran. Procjenjuje se da do 76 % odraslih i dalje ima aktivne simptome, pri čemu je približno 60 % refraktorno na antihistaminike, a 27–30 % ne postiže zadovoljavajući odgovor na biološku terapiju. Ova nezadovoljena potreba naglašava važnost razvoja novih, učinkovitijih terapijskih opcija.
Zaključak
Sve veći broj oboljelih i značajan teret koji KSU nosi zahtijevaju sveobuhvatniji istraživački pristup i razvoj novih terapija koje bi bolesnicima vratile narušenu kvalitetu života. S napretkom terapije, ciljevi liječenja evoluiraju od pukog ublažavanja simptoma prema postizanju potpune kliničke kontrole bolesti. Kako terapijske mogućnosti postaju sve raznovrsnije, otvaraju se obećavajuće perspektive za bolesnike koji su se do sada suočavali s ograničenim opcijama liječenja. Precizna medicina, koja podrazumijeva prilagodbu terapije specifičnim mehanizmima bolesti, poput autoimunih markera ili profila mastocita, ima potencijal redefinirati buduće liječenje kronične spontane urtikarije.
- Zuberbier T, Bernstein JA, Maurer M. Chronic spontaneous urticaria guidelines: What is new? J Allergy Clin Immunol. 2022;150(6):1249-55.
- Goncalo M, Gimenez-Arnau A, Al-Ahmad M, et al. The Global Burden of Chronic Urticaria for the Patient and Society. Br J Dermatol. 2020;184(2):226–36.
- Sánchez-Borges M, Ansotegui IJ, Baiardini I, et al. The challenges of chronic urticaria part 1: Epidemiology, immunopathogenesis, comorbidities, quality of life, and management. World Allergy Organ J. 2021;14(6).
- Kolkhir P, Maurer M. Emerging therapies in chronic spontaneous urticaria: focus on novel biologics. Drugs. 2024;84(3):253-66.
- Kocatürk E, Chu DK, Türk M, Röckmann H, Van Doorn M, Nochaiwong S, Zuberbier T. Management of Chronic Spontaneous Urticaria Made Practical: What Every Clinician Should Know. J Allergy Clin Immunol Pract. 2025;13(9):2252-69.




Komentiranje je dozvoljeno samo registriranim korisnicima. Svaki korisnik koji želi komentirati članke obvezan je prethodno se upoznati s Pravilima komentiranja na belupoint.hr.